ณัฐกานต์ อมาตยกุล และภัทชา ดัวงกลัด เรื่อง
อนุชิต นิ่มตลุง และนิตยสาร way, ธิติสรณ์ ทวีศักดิ์, จรรญมณฑน์ มณีรัตนโสภณ ภาพ
ในบรรดาเรื่องร้องเรียนจากผู้บริโภคที่มีมากมาย ปัญหาด้านบริการสุขภาพและสาธารณสุข คือเรื่องยอดฮิตติดอันดับเรื่องร้องเรียนที่ ‘มูลนิธิเพื่อผู้บริโภค’ ได้รับมาโดยตลอด โดยในปี 2559 ขึ้นแท่นครองแชมป์อันดับหนึ่ง ด้วยจำนวนเรื่องร้องเรียนกว่า 680 เรื่องจากทั้งหมด 3,622 เรื่อง ไม่ว่าจะเป็นการได้รับบริการที่ต่ำกว่ามาตรฐาน การถูกเรียกเก็บค่าบริการทางการแพทย์เพิ่มจากสิทธิตามหลักประกันสุขภาพ การเบิกจ่ายกรณีรับการบริการฉุกเฉิน และอีกมากมาย
ในฐานะผู้บริโภค เราอาจพุ่งเป้ากล่าวโทษผู้ให้บริการสุขภาพและสาธารณสุขทั้งหมอและโรงพยาบาล รวมถึงระบบและนโยบายที่ให้บริการอย่างไม่ได้มาตรฐานและไม่เป็นธรรม และตัดพ้อถึงอำนาจต่อรองที่ไม่เท่าเทียมกับระหว่างผู้บริโภคและผู้ให้บริการ ที่ทำให้ต้องเสียเปรียบไม่ได้รับสิทธิที่พึงมีพึงได้ แต่อะไรคือเบื้องลึกที่แท้จริงของปัญหาที่เกิดขึ้นเหล่านี้กันแน่?
101 ชวน สารี อ๋องสมหวัง เลขาธิการมูลนิธิเพื่อผู้บริโภค ผู้ทำหน้าที่เป็นกระบอกเสียงในการเรียกร้องสิทธิให้ผู้บริโภคมายาวนาน โดยเฉพาะอย่างยิ่งในเรื่องที่เกี่ยวกับสุขภาพและสาธารณสุข มาเปิดมุมมองให้ภาพอีกด้านหนึ่งของปัญหาการให้บริการสุขภาพและสาธารณสุข ที่เริ่มต้นจาก ‘ความไม่รู้’ ทั้งจากผู้ให้บริการและผู้บริโภคเอง ที่ไม่อาจปล่อยผ่านได้อีกต่อไป และชวนตั้งคำถามถึงกลไกที่หายไป และบทบาทและความสัมพันธ์ที่ต้องนิยามใหม่ระหว่างหมอกับคนไข้ ที่อาจเป็นกุญแจสำคัญสู่ทางออกของปัญหานี้

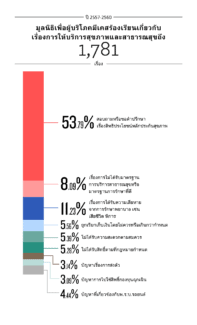
มูลนิธิเพื่อผู้บริโภคได้รับเรื่องร้องเรียนอะไรบ้างเกี่ยวกับบริการสุขภาพและสาธารณสุข
ตั้งแต่ปี พ.ศ. 2557 ถึงเดือนพฤศจิกายน 2560 มูลนิธิเพื่อผู้บริโภคมีเรื่องร้องเรียนเกี่ยวกับเรื่องการให้บริการสุขภาพและสาธารณสุขถึง 1,781 เรื่อง มากกว่าครึ่งหนึ่งหรือ 53.79% เป็นการสอบถามหรือขอคำปรึกษาเรื่องสิทธิประโยชน์ต่างๆ โดยเฉพาะสิทธิระบบหลักประกันสุขภาพถ้วนหน้า (บัตรทอง) เช่น ผู้บริโภคไม่ทราบข้อมูลการย้ายสิทธิ ไม่ทราบโรงพยาบาลตามสิทธิของตนเอง ไม่ทราบสิทธิประโยชน์ในการตรวจคัดกรองโรค เป็นต้น นอกจากนั้น ยังมีข้อสอบถามเกี่ยวกับสิทธิประโยชน์อื่นๆ เช่น สิทธิประกันสังคม
รองลงมา 11.23% เป็นเรื่องการได้รับความเสียหายจากการรักษาพยาบาล เช่น คลอดบุตรแล้วบุตรเสียชีวิต วินิจฉัยโรคผิด ทำคลอดแล้วแม่เสียชีวิต ผ่าตัดซีสในมดลูกแล้วตัดถูกท่อไต ผ่าตัดมะเร็งมดลูกแล้วตัดถูกเส้นประสาทกระเพาะปัสสาวะ แพทย์วินิจฉัยช้าไส้ติ่งแตกระหว่างคลอดบุตรทำให้บุตรติดเชื้อ และแพ้ยาขั้นรุนแรงจนทำให้ตาบอด เป็นต้น
ลำดับสาม 8.09% เป็นเรื่องการไม่ได้รับมาตรฐานการบริการสาธารณสุขหรือมาตรฐานการรักษาที่ดี เช่น แพทย์วินิจฉัยผิดทำให้ไม่หายจากอาการเจ็บป่วย โรงพยาบาลจ่ายยาหมดอายุ แพทย์จ่ายยาผิดให้ยาผู้ป่วยอื่นแทน เภสัชกรในห้องยาจ่ายยาไม่ตรงตามที่แพทย์สั่ง เกิดอุบัติเหตุเข้ารักษาแต่แพทย์ไม่เอ็กซเรย์ต่อมาพบว่าแขนหัก เป็นต้น
นอกจากนี้ก็มีเรื่องร้องเรียนอื่นๆ เช่น ถูกเรียกเก็บเงินโดยไม่ควรหรือเกินกว่ากำหนด (5.56%) ไม่ได้รับความสะดวกตามสมควร (5.39%) ไม่ได้รับสิทธิตามที่กฎหมายกำหนด (5.28%) ปัญหาเรื่องการส่งตัวผู้ป่วย (3.14%) ปัญหาการไปใช้สิทธิกองทุนฉุกเฉิน (3.09%) และอื่นๆ เช่น การเยียวยาความเสียหายตาม พ.ร.บ.คุ้มครองผู้ประสบภัยจากรถ พ.ศ. 2535 (4.44%)
เรื่องร้องเรียนเหล่านี้บอกอะไรกับเรา
จะเห็นว่า 50% ของเรื่องที่ร้องเรียนเข้ามาเป็นเรื่องสิทธิประโยชน์ที่ผู้บริโภคควรจะได้รับ คนส่วนใหญ่ ‘ไม่รู้’ ว่าตัวเองมีสิทธิอะไรบ้างก่อนไปรับบริการ ตัวอย่างเช่น สิทธิในการรับการตรวจคัดกรองหรือตรวจสุขภาพ เช่น ไม่รู้ว่าผู้หญิงอายุ 35 ปีขึ้นไป จะได้รับบริการตรวจมะเร็งปากมดลูกฟรีทุกคน
ในขณะเดียวกันถ้าพูดอย่างตรงไปตรงมา โรงพยาบาลหลายแห่งเองก็ไม่รู้ว่าคนไข้มีสิทธิประโยชน์อะไรบ้าง เพราะมันไม่ได้คงที่ทุกปี มีการเปลี่ยนแปลงไปมาเรื่อยๆ อีกทั้งส่วนหนึ่งมักคิดว่าเงินที่จ่ายมายังหน่วยบริการครอบคลุมแค่การรักษาพยาบาลเพียงอย่างเดียว ไม่ครอบคลุมสิทธิอื่นๆ แต่ก็ต้องยอมรับว่าบางโรงพยาบาลก็อาจจะอ้างเหตุผลเพื่อเรียกเก็บเงินเพิ่มก็มี
จึงไม่ง่ายสำหรับผู้บริโภค ทั้งๆ ที่ได้รับสิทธิประโยชน์อยู่แล้ว เรายังไม่ให้ความสำคัญกับการส่งเสริมสุขภาพของคนเท่าไหร่ ต่างจากการรักษาเมื่อเจ็บป่วย
‘ความไม่รู้’ ของเรานำไปสู่ปัญหาอะไรบ้าง
‘ความไม่รู้’ ทำให้คนไข้ในฐานะผู้บริโภคไม่มีอำนาจต่อรองเมื่อไปโรงพยาบาล เวลาเขาบอกว่าคุณต้องใช้ยาตัวนี้ ต้องรักษาแบบนี้ ส่วนใหญ่ก็เชื่อโรงพยาบาลหมด เพราะระบบไม่ส่งเสริมให้เราเรียนรู้ด้านสุขภาพของตนเองด้วย ถึงแม้คุณจะเป็นด็อกเตอร์ในด้านอื่นๆ แต่ก็อาจไม่รู้เรื่องสุขภาพตัวเองเลย ฉะนั้นอำนาจและความรู้ของคุณที่จะไปต่อรองก็ไม่มี อะไรที่โรงพยาบาลบอกว่าดี เราก็จะเชื่อตามนั้น
‘ความรู้’ ของคนไข้เป็นเรื่องสำคัญ นอกจากความรู้เรื่องสิทธิแล้ว ความรู้เกี่ยวกับการรักษาของคนไข้ที่จะไปใช้ตั้งคำถามกับหมอยังจำกัดมาก โอกาสที่เราจะมีทางเลือกก็เป็นศูนย์
‘ความไม่รู้’ เรื่องยา
ถ้าใช้สิทธิหลักประกันสุขภาพ แล้วถูกเรียกเก็บค่ายาเวชภัณฑ์เพิ่ม ควรต้องจ่ายไหม?
ระบบบัญชียาหลักของบ้านเราใช้งานได้ เป็นยาที่คณะกรรมการผู้เชี่ยวชาญคัดเลือกมาแล้วว่าใช้สำหรับโรคอะไรได้บ้าง มีการปรับปรุงตลอดเวลา โรงพยาบาลที่ดีส่วนใหญ่จะจ่ายยาให้คนไข้เหมือนกันหมดทุกคน ไม่ว่าจะใช้สิทธิการรักษาพยาบาลระบบไหน แต่เนื่องจากระบบการจ่ายเงินที่ต่างกัน อย่างบัตรทองและประกันสังคมจะจ่ายต่อหัว โรงพยาบาลได้รับเงินไปก่อนถือว่าเป็นเงินของเขาแล้ว เขาก็อยากจะประหยัดที่สุด แต่ถ้าเป็นข้าราชการจะจ่ายต่อครั้งที่ไปรักษา โรงพยาบาลก็อยากรักษามาก เพราะยิ่งรักษามากก็ยิ่งได้เงินเยอะ ระบบแบบนี้จึงทำให้การบริการมีความแตกต่างกัน
ถ้าคุณถูกเรียกเก็บเงินค่าใช้จ่ายเรื่องยาเพิ่มเมื่อไปใช้สิทธิหลักประกันสุขภาพ คุณสามารถบอกได้เลยว่าคุณไม่พร้อมจะจ่าย และขอใช้ยาในบัญชียาหลักแทน ถึงเขาจะบอกว่ามียาตัวอื่นที่ดีกว่า เราก็สามารถยืนยันได้ว่าต้องการใช้ยาที่ไม่ต้องเสียเงินเพิ่ม ไม่เช่นนั้นต้องอยู่กับ ‘ระบบยิงยา’[1] ที่มีข้ออ้างสารพัดว่ายานอกดีกว่ายาในบัญชีหลัก
ในกรณีรับบริการในโรงพยาบาลเอกชน สิ่งที่คุณทำได้คือขอไม่รับยา แต่ขอแค่ตัวอย่างยา หรือขอไปซื้อยาข้างนอกด้วยตนเอง

‘ความไม่รู้’ เรื่องการตรวจสุขภาพและตรวจคัดกรองโรค
ตรวจสุขภาพเกินจำเป็น
ปัญหาที่พบมากคือคนจำนวนไม่น้อยถูกตรวจสุขภาพหรือตรวจคัดกรองโรคทั้งที่ไม่จำเป็น
การมีประกันสุขภาพทำให้คนอยากใช้โควต้าตรวจสุขภาพมากเกินจำเป็น เมื่อใดที่คนมีสิทธิเขาก็ต้องอยากใช้สิทธิเป็นธรรมดา เขาจ่ายเงินแล้วได้สิทธิตรวจสุขภาพฟรีทุกปี ก็ต้องอยากตรวจแน่นอน
การตรวจที่เกี่ยวข้องกับพฤติกรรมหรือเกณฑ์ที่มีความเสี่ยงมีความจำเป็น อย่างตอนนี้ผู้หญิงมีโอกาสเป็นมะเร็งปากมดลูกสูง ยิ่งรู้เร็ว โอกาสที่จะรักษาให้หายได้ก็ยิ่งสูง หรือถ้าน้ำหนักกับความสูงไม่ได้สัดส่วน แล้วอายุก็เริ่มมาก ควรจะได้ตรวจโรคเบาหวาน สิ่งเหล่านี้เป็นสิทธิที่ทุกคนควรจะมีโอกาสเข้าถึง แต่มันควรเป็นการตรวจตามพฤติกรรมและความเสี่ยงเฉพาะบุคคล ไม่ใช่การตรวจแบบชุดสำเร็จรูปแบบเหมารวม ซึ่งอาจไม่ได้จำเป็นสำหรับทุกคน
ยิ่งไปกว่านั้น ถ้าตรวจแล้ว คุณไม่ได้กลับมาดูแลสุขภาพตัวเองให้ดีขึ้น ก็ไม่มีประโยชน์อะไร หรืออาจจะกลายเป็นความกังวลว่า สารที่พบในร่างกายจะเป็นต้นเหตุของมะเร็งไหม ทำให้เกิดความเครียดส่งผลเสียต่อสุขภาพมากขึ้นอีก
ฉะนั้นจะทำอย่างไรให้คนรู้มากขึ้นเพื่อรู้เท่าทัน อาจต้องมีไกด์ไลน์หรือคู่มือที่ทำให้รู้ข้อมูลเกี่ยวกับโรค การตรวจคัดกรอง แนวทางการรักษา และค่าใช้จ่ายที่จะเกิดขึ้น
หมอถูกกดดันให้ต้องตรวจ
ถ้าเราไปใช้บริการโรงพยาบาลเอกชน จะเห็นว่าเขาจะให้เราตรวจทุกระบบ ดูทุกเรื่อง บางทีปวดท้องก็อาจมีหมอโรคหัวใจมาดูด้วย ถ้าไม่ต้องการตรวจก็ต้องเซ็นยินยอมว่าเราปฏิเสธการตรวจ หากเกิดความผิดพลาดขึ้นก็ต้องรับผิดชอบเอง เดี๋ยวนี้มีกรณีแบบนี้มากขึ้นเรื่อยๆ กับโรงพยาบาลเอกชน
หมอที่ทำงานโรงพยาบาลเอกชนเล่าให้ฟังว่า หมอเองก็ต้องทำตามเป้าหมายที่โรงพยาบาลตั้งไว้ เดือนหนึ่งต้องให้คนไข้แอดมิทได้กี่คน ต้องให้คนไข้ตรวจอะไรบ้าง ถ้าไม่ผ่านเป้าก็อาจถูกเรียกไปคุย ถ้าหมอรู้สึกไม่พอใจแล้วลาออกไป ก็จะถูกแบล็กลิสต์จากโรงพยาบาลในเครือนั้น ทำให้ทำงานได้จำกัดขึ้น สิ่งเหล่านี้มีส่วนในการกดดันผู้ประกอบวิชาชีพหมอให้อยู่ในระบบแบบนี้มากขึ้น ทั้งๆ ที่อาจจะไม่เห็นด้วยหรือไม่พอใจ
โรงพยาบาลเอกชนส่วนใหญ่อยู่ในตลาดหลักทรัพย์ ซึ่งต้องทำให้ผู้ถือหุ้นเห็นว่าโรงพยาบาลทำกำไรได้มาก หมอจึงต้องอยู่กับเป้าหมายเพื่อทำกำไรและตัวเลข แทนที่จะเป็นเป้าหมายเพื่อสุขภาพที่ดีของคนไข้
สิทธิในการตรวจสุขภาพฟรีที่ผู้บริโภคอาจไม่รู้
สิทธิในการตรวจเป็นไปตามเกณฑ์บุคคลและโรค เช่น ถ้าเป็นผู้หญิงก็มีการตรวจมะเร็งปากมดลูก ถ้าเป็นกลุ่มเสี่ยงก็จะมีการตรวจสุขภาพที่สอดคล้องกับภาวะสุขภาพของคุณ เช่นถ้ามีน้ำหนักเกิน มีอายุเยอะ ก็จะมีสิทธิประโยชน์อยู่ สามารถเข้าไปตรวจสอบสิทธิและขอรับบริการได้ เราทุกคนควรเข้าถึงบริการส่งเสริมสุขภาพที่จำเป็นต่อตนเอง
นอกจากนี้ยังมีสิทธิในการรับบริการส่งเสริมสุขภาพและป้องกันโรคสำหรับคนแต่ละกลุ่มอีก เช่น การฉีดวัคซีนสำหรับเด็ก การฉีดวัคซีนสำหรับกลุ่มเสี่ยงต่างๆ
อะไรคือปัญหาที่ซ่อนอยู่ใต้ความไม่รู้
หากมองในมุมผู้บริโภค เรื่องสุขภาพถือเป็นสิทธิพื้นฐานของประชาชน ที่ทุกคนควรมีโอกาสเข้าถึงบริการที่ได้มาตรฐาน หากยึดตามเป้าหมายนี้เราจะเห็นว่าการร้องเรียนต่างๆ ที่มูลนิธิฯ ได้รับ สะท้อนปัญหาเบื้องหลัง 3 เรื่องที่น่าสนใจ นั่นคือ
หนึ่ง ความแตกต่างของมาตรฐานสิทธิการรักษาพยาบาล 3 ระบบ อันได้แก่ สิทธิสวัสดิการการรักษาของราชการ สิทธิประกันสังคม และสิทธิหลักประกันสุขภาพถ้วนหน้า (บัตรทอง) เราพบเห็นการเลือกปฏิบัติของระบบ โดยเฉพาะอย่างยิ่งกับผู้ประกันตน โดยผู้ประกันตนไม่ได้รับยาบางรายการที่ผู้ป่วยบัตรทองได้รับ ทั้งๆ ที่ผู้ประกันตนในระบบประกันสังคมเป็นกลุ่มคนเดียวที่ต้องจ่ายเงินสบทุบค่าใช้จ่ายด้านสุขภาพตามสิทธิ
สอง ความเหลื่อมล้ำในการเข้าถึงอุปกรณ์การแพทย์ของคนไข้ เห็นได้จากการที่หน่วยบริการบางแห่งเรียกเก็บเงินเพิ่มเติมจากคนไข้ ในการใช้อุปกรณ์การแพทย์บางอย่างในการรักษา โดยเฉพาะอุปกรณ์ที่มีราคาแพง ซึ่งเราพบเห็นกรณีเช่นนี้มากขึ้นเรื่อยๆ เช่นกรณีตัวอย่างที่เกิดขึ้นจริง คนไข้ไปผ่าตัดใส่เหล็กที่ขา เข้าใจว่าต้องจ่ายเงิน 12,000 บาท แต่โรงพยาบาลแจ้งในวันที่นัดผ่าตัดว่าเป็นเงิน 50,000 บาท เมื่อภรรยาของคนไข้สอบถามว่าทำไมไม่ใช้เหล็กฟรีตามสิทธิ โรงพยาบาลกลับตอบมาว่า ถ้าใช้เหล็กฟรี คนไข้อาจจะเดินไม่ได้ เหล็กของโรงพยาบาลดีกว่า ภรรยาของคนไข้จึงรีบกลับไปนำเงินมาเพื่อผ่าตัดให้ทันในวันนั้น
กรณีตัวอย่างนี้แสดงให้เห็นภัยคุกคามที่เกิดกับผู้บริโภค เพราะเป็นเรื่องใหญ่ที่ต้องตัดสินใจ ถ้าผ่าตัดแล้วเดินไม่ได้ การใช้ชีวิตในอนาคตก็ไม่ง่าย ซึ่งทางโรงพยาบาลยังแจ้งด้วยว่า เช้าวันนั้นคงผ่าให้ไม่ทันตามที่นัดหมายต้องหาเงินมาใหม่ก่อน ยิ่งเกิดแรงกดดันให้ครอบครัวต้องหาเงินมาให้ได้ โดยส่วนตัวคิดว่าบรรยากาศแบบนี้ไม่ควรเกิดขึ้นเลย ในประเทศมีระบบหลักประกันสุขภาพคุ้มครองประชาชนอยู่
สาม ความไม่ชัดเจนในการรับผิดชอบค่าใช้จ่ายการรักษาพยาบาลของกลุ่มคนไข้ที่ใช้บริการโรงพยาบาลเอกชนโดยไม่ใช้สิทธิประโยชน์ เช่น กรณีเกิดค่าใช้จ่ายเพิ่มเติมจากที่ได้แจ้งให้คนไข้ทราบก่อนการรักษา เป็นต้น ส่งผลให้ทุกวันนี้เกิดแนวโน้มใหม่ คือ คนไข้ถูกฟ้องจากโรงพยาบาล เนื่องจากมีปัญหาเรื่องการชำระรักษา
ตัวอย่างเช่น กรณีที่เกิดขึ้นจริงกับคนไข้ที่เข้ารับการผ่าตัดกระดูกต้นคอ โรงพยาบาลรับประกันว่าค่าใช้จ่ายในการรักษาจะไม่เกิน 4 แสนบาท แต่เมื่อเข้ารับการรักษาจริง ค่ารักษาขึ้นไปที่ 7 แสนบาท เนื่องจากคนไข้แพ้ยา แต่คนไข้ไม่ยอมชำระเงินจึงต้องทำบันทึกกับโรงพยาบาลว่ายอมรับสภาพหนี้ กรณีที่เกิดขึ้นนี้คนไข้รู้สึกว่าตนเองไม่ควรต้องรับผิดชอบค่าใช้จ่ายส่วนเกินที่เกิดขึ้น แต่ควรเป็นความรับผิดชอบของโรงพยาบาล จึงร้องเรียนกับทางมูลนิธิฯ ให้เข้าช่วยเหลือ เราจึงทำจดหมายไปถึงโรงพยาบาล ปรากฏว่าคนไข้ถูกฟ้องทันทีว่าไม่ยอมชำระค่าใช้จ่ายการรักษาพยาบาลตามสัญญา
กรณีเช่นนี้นับเป็นเรื่องใหม่ที่ยังอยู่ในระหว่างการถกเถียง ว่าภาระค่าใช้จ่ายที่จริงแล้วควรตกอยู่ที่ใคร ซึ่งบางครั้งต้องย้อนกลับไปดูที่รายละเอียดของการรักษา มีกรณีหนึ่งที่คนไข้เข้ารับการผ่าตัดต้อกระจก โรงพยาบาลแจ้งว่ามีค่าใช้จ่ายไม่เกิน 1 แสนบาท แต่เรียกเก็บเงินจริง 1.3 แสนบาท หรือเกินมากกว่าเดิม 30% ทางเราแนะนำให้คนไข้ขอหลักฐานการรักษาจากทางโรงพยาบาล ต่อมาพบว่าการรักษาไม่ได้เกิดภาวะแทรกซ้อนใดๆ เลย โรงพยาบาลจึงยอมลดค่าใช้จ่ายให้ 2 หมื่นบาท ซึ่งคนไข้ยินยอมตกลง
ทั้งนี้อีกประเด็นหนึ่งที่ทำให้เกิดปัญหากับคนไข้ที่รับการรักษาในโรงพยาบาลเอกชนโดยไม่ใช้สิทธิ คือ การที่ระบบปัจจุบันไม่สามารถกำกับควบคุมค่ารักษาพยาบาลของโรงพยาบาลเอกชนได้เลย เราพบว่าโรงพยาบาลเอกชนคิดค่ารักษาแพงมาก โดยเฉพาะอย่างยิ่งค่าอุปกรณ์และค่าแพทย์ บางกรณีพบว่าค่าแพทย์ต่อครั้งสูงถึง 1.9 แสนบาทเลยทีเดียว
อะไรคือทางออก
ประเด็นแรก เรื่องการไม่ได้มาตรฐานเดียวกันของสิทธิการรักษาพยาบาล 3 ระบบ โดยเฉพาะอย่างยิ่งเรื่องยา ต้องคิดว่าทำจะอย่างไรให้คนในแต่ละระบบได้รับมาตรฐานในการรักษาเหมือนกัน และสะท้อนความจำเป็นในฐานะ ‘มนุษย์’ จริงๆ เช่น หากยาชนิดใดจำเป็นสำหรับข้าราชการและคนไข้บัตรทอง ก็ควรจำเป็นสำหรับผู้ประกันตนในระบบประกันสังคมด้วย นอกจากนี้ยังควรมีมาตรฐานในการจ่ายสมทบเหมือนกันด้วย และไม่ควรมีการเก็บเงินที่หน่วยบริการเพิ่มเมื่อรับการรักษา เพราะจะส่งผลต่อการคัดเลือกยาและมาตรฐานการรักษาได้
ประเด็นที่สอง เรื่องความเหลื่อมล้ำในการเข้าถึงอุปกรณ์การแพทย์ของคนไข้ โรงพยาบาลควรใช้อุปกรณ์การแพทย์ที่ได้มาตรฐานในการรักษาทุกระบบเท่าเทียมกัน ที่สำคัญควรเป็นระบบ ‘เก็บเงินก่อนป่วย’ หมายความว่า คนไข้ไม่ควรถูกเรียกเก็บเงินเพิ่มเติมอย่างที่ได้กล่าวไป ในภาพรวมประเทศจึงต้องหาเงินเข้าสู่ระบบสุขภาพอย่างเพียงพอ โดยอาจต้องพิจารณาวิธีการเฉพาะในการหารายได้เพื่อสนับสนุนบริการสุขภาพ เช่น ภาษีจากน้ำตาล ภาษีแอลกอฮอล์ ภาษีมูลค่าเพิ่ม เป็นต้น ในขณะที่คนไข้เองก็ต้องมีความมั่นใจว่าอุปกรณ์ที่มีให้ภายใต้การคุ้มครองสิทธิประโยชน์ตามระบบนั้นมีคุณภาพและดีเพียงพอต่อการรักษา
ประเด็นที่สาม เรื่องความไม่ชัดเจนในการรับผิดชอบค่าใช้จ่ายในการรักษาพยาบาลในโรงพยาบาลเอกชน ควรมีการกำกับควบคุมราคาค่ารักษาของโรงพยาบาลเอกชน เพราะบริการสุขภาพถือเป็นบริการจำเป็น ควรมีราคากลางหรือราคาควบคุมโดยกระทรวงพาณิชย์
อย่างไรก็ตาม ในปัจจุบัน เรามีราคากลางที่กำหนดโดยค่าใช้จ่ายที่สำนักงานหลักประกันสุขภาพแห่งชาติ หรือ สปสช. จ่ายจริง ซึ่งได้มาจากการหาข้อตกลงร่วมกันของโรงพยาบาลขนาดเล็ก โรงพยาบาลขนาดใหญ่ มหาวิทยาลัย รวมทั้งโรงพยาบาลเอกชน ถือเป็นราคาที่มีความเป็นธรรมมากที่สุดในการเข้าถึงบริการทางการแพทย์ แต่ราคานี้ไม่ได้รับการยอมรับจากโรงพยาบาลเอกชน โดยอ้างว่าไม่สะท้อนต้นทุนที่แท้จริง และต้องการกำหนดราคาเอง ทำให้เราเห็นความแตกต่างของราคาที่ค่อนข้างสูงมากเช่นทุกวันนี้
มูลนิธิเพื่อผู้บริโภคกับงานรณรงค์และคุ้มครองสิทธิด้านสุขภาพ
งานของมูลนิธิเพื่อผู้บริโภคมีฐานมาจากงานด้านสุขภาพมาตั้งแต่เริ่มแรก โดยพัฒนาจากงานเก่าขององค์กรที่ถือได้ว่าเป็นแม่ของมูลนิธิฯ ก็ว่าได้ นั่นคือ คณะกรรมการประสานงานองค์กรเอกชนเพื่อการสาธารณสุขมูลฐาน ซึ่งทำงานด้านนโยบายสุขภาพ ในตอนนั้นเราสามารถเสนอเปลี่ยนแปลงนโยบายเรื่องสุขภาพได้หลายเรื่อง เช่น ถอนทะเบียนยาอันตรายสำหรับเด็กและผู้หญิงได้สำเร็จ แต่เราพบว่าพฤติกรรมผู้บริโภคยังคงไม่เปลี่ยน ผู้บริโภคบางคนก็ยังใช้ยาเหล่านั้นอยู่ เราจึงเปลี่ยนมาทำงานกับผู้บริโภคโดยตรง ให้ผู้บริโภคเป็นคนรู้เท่าทันและเป็นผู้สร้างการเปลี่ยนแปลง
มูลนิธิฯ ทำงานรณรงค์เรื่องสุขภาพมายาวนานพอสมควร มีงานสำคัญงานหนึ่งที่เราทำซึ่งเกี่ยวกับระบบหลักประกันคือ การทำวิจัยเรื่องความทุกข์จากระบบบริการสาธารณสุข เราศึกษาประเด็นความทุกข์คนไข้ 3 ประเด็นใหญ่ คือ
หนึ่ง ทุกข์จากโรงพยาบาล แน่นอนว่าไม่มีใครอยากไปโรงพยาบาล และเมื่อไปแล้วก็ไม่มีใครอยากเผชิญเหตุการณ์ที่ทำให้เกิดความทุกข์
สอง เราเจ็บเกินโรค เวลาที่เราเจ็บป่วยไปหาหมออาจมีโอกาสเกิดข้อผิดพลาดต่างๆ ในการรักษาขึ้นได้ เช่น คลอดลูกแล้วลูกไหล่หลุดระหว่างคลอด หรือ ผ่าตัดมะเร็งมดลูกแล้วไปโดนท่อปัสสาวะ เป็นต้น เหตุการณ์เหล่านี้เราเชื่อว่าไม่มีโรงพยาบาลหรือหมอคนไหนอยากให้เกิดขึ้น แต่มันสามารถเกิดขึ้นได้ตลอดเวลาจากหลายปัจจัย เช่น ระดับความเชี่ยวชาญของหมอ ภาระทำงานของหมอ งบประมาณที่จำกัด หรืออาจเป็นปัญหาที่ระบบ เช่น กรณีที่ขอนแก่น แพทย์ผ่าตัดต้อกระจกให้คนไข้ 11 ราย ผลปรากฏว่าคนไข้ตาบอด เมื่อตรวจสอบพบว่าปัญหาเกิดจากเครื่องมือทำความสะอาดไม่เพียงพอ ซึ่งเป็นปัญหาเรื่องระบบในโรงพยาบาล
สาม ทำไมคนไข้ถึงฟ้องหมอ เราพบว่าคนไข้บางรายฟ้องหมอเพียงเพราะต้องการให้หมอเสียเวลาบ้าง เนื่องจากตอนอยู่โรงพยาบาลหมอไม่เคยมาดูแล ในขณะที่หลายรายฟ้องเพราะเกิดความสูญเสียต่อครอบครัว คนใกล้ชิด และคนรัก
จากงานชิ้นนี้เรามีข้อเสนอแนะเชิงนโยบายไปยังภาครัฐ ทั้งนี้ นอกจากงานรณรงค์และขับเคลื่อนด้านนโยบายแล้ว งานอีกด้านหนึ่งที่สำคัญของเรา คือ ‘ศูนย์พิทักษ์สิทธิ’ ซึ่งรับเรื่องร้องเรียนจากผู้บริโภค

ทุกวันนี้ที่การร้องเรียนมีมากขึ้น เป็นเพราะความคาดหวังของผู้บริโภคเปลี่ยนไปหรือเปล่า
ระบบการแพทย์ถูกพัฒนามาก่อนการที่สังคมมีเรื่องสิทธิมนุษยชนที่ดี มันมาก่อนประชาธิปไตยที่คนรู้สึกว่าทุกคนมีความเป็นมนุษย์เท่ากัน เมื่อสังคมพัฒนาขึ้น คนให้ความสำคัญเรื่องความเท่าเทียมหรือการลดความเหลื่อมล้ำ ทำให้แพทย์ไม่ใช่สมมติเทพอีกต่อไป เขารู้สึกว่าแพทย์ก็เป็นอาชีพหนึ่ง เราเป็นประชาชนที่เจ็บป่วยก็มีสิทธิไปใช้บริการ เรากับหมอเป็นมนุษย์เหมือนกัน ซึ่งความผิดพลาดกับมนุษย์เป็นเรื่องคู่กัน
เราพบว่าปัจจุบันคนไข้มีความเข้าใจและสนใจเรื่องสุขภาพมากขึ้นและมีความหลากหลาย ประกอบกับตอนนี้ระบบสุขภาพเป็นการค้ามากขึ้น คุณถูกดูแลแบบลูกค้า ความคิดที่ว่า ‘ลูกค้าคือพระเจ้า’ ทำให้เกิดความคาดหวังต่อการรักษามากขึ้น มีหน่วยงานคุ้มครองสิทธิเกิดขึ้น ความตื่นตัวเรื่องสิทธิของผู้คนก็เปลี่ยนไปด้วย เราอาจจะไม่ได้มีคนตายจากความผิดพลาดมากขนาดนั้น เพราะการแพทย์เจริญขึ้นเรื่อยๆ แต่เดี๋ยวนี้เมื่อมีความผิดพลาด สังคมก็สามารถรับรู้ได้อย่างกว้างขวาง
แต่ทุกวันนี้พบว่าสถานการณ์เปลี่ยนเล็กน้อย เดิมคนไข้เป็นคนกดดันเรียกร้อง แต่ตอนนี้เราพบว่าคนไข้เป็นฝ่ายประนีประนอมมากขึ้น ในขณะที่บุคลากรทางการแพทย์และหน่วยบริการมีความแข็งตัวมากขึ้น ปัญหาสำคัญอย่างหนึ่งของบริการสาธารณสุขคือวัฒนธรรมของแพทย์ ที่ไม่แสดงความเห็นต่างหรือทัดทานกัน ทำให้ภาพที่ออกมากลายเป็นว่าเกิดขั้วขัดแย้งรุนแรงระหว่างคนไข้กับแพทย์ทั้งระบบ ทั้งที่จริงๆ แล้วเป็นเพียงปัญหาที่เกิดขึ้นกับบุคลากรกลุ่มเล็กมากๆ เราพบว่าจริงๆ แล้วมีแพทย์จำนวนมากที่เข้าใจคนไข้แต่ไม่เปิดเผยตัว
การกดดันจากผู้บริโภคคือคำตอบสุดท้าย?
เวลาจะบอกว่าหมอผิดหรือไม่ผิด มันก็ยากนะ ส่วนตัวเชื่อว่าไม่มีหมอคนไหนอยากให้เกิดความผิดพลาด หมอก็อยากรักษาคนไข้ให้หาย แต่ความผิดพลาดกับมนุษย์เป็นของคู่กัน เป็นไปไม่ได้ที่จะไม่มีความผิดพลาดเลย ทางออกคือการอธิบายพูดคุยกันระหว่างหมอกันคนไข้เพื่อสร้างความเข้าใจร่วมกัน
จากประสบการณ์ของตัวเอง มีญาติที่ช่องคลอดกับรูทวารทะลุถึงกันจากการรับรังสีมากเกินไปในการรักษามะเร็ง แต่เขาเป็นคนตัดสินใจร่วมกับหมอ หมออธิบายให้ฟังอย่างดีตั้งแต่แรกว่า จุดที่ตรวจพบความผิดปกติอาจจะใช่หรือไม่ใช่มะเร็งก็ได้ ถ้าไม่ใช่ก็มีโอกาสที่จะได้รับรังสีที่มากเกินไปและเกิดผลข้างเคียง เมื่อผลออกมาแบบนี้เขาก็ไม่โกรธหมอเลย เพราะเขาเป็นคนตัดสินใจเองร่วมกับหมอ
ดังนั้นจริงๆ แล้ว คนไข้ต้องการคำอธิบายจากหมอและการมีส่วนร่วมในการตัดสินใจ ทั้งนี้การที่คนไข้มีข้อมูลและความรู้สามารถช่วยลดความเสียหายในการรักษาลงได้ คนไข้เองไม่ควรคิดว่าเรื่องสุขภาพเป็นเรื่องของผู้ประกอบวิชาชีพเท่านั้น การมีส่วนร่วมของคนไข้สามารถช่วยได้เยอะ เช่น การซักถามว่าเส้นทางการรักษาต่อไปเป็นอย่างไร ต้องทำอะไรบ้าง มีทางเลือกในการรักษาหรือไม่ เหล่านี้เป็นคำถามพื้นฐานที่ควรถามหมอเพื่อลดความผิดพลาดที่อาจเกิดขึ้น มีงานวิจัยในบางประเทศชี้ให้เห็นว่าการถามคำถามของคนไข้ สามารถช่วยลดความผิดพลาดในการรักษาลงได้
อีกประเด็นหนึ่งคือที่ตอนนี้ประเทศไทยยังขาด คือระบบหรือกลไกที่จะช่วยลดภาระให้กับหมอ อย่างที่กล่าวไปความผิดพลาดเป็นเรื่องที่เกิดขึ้นได้ แต่พอเกิดความผิดพลาดขึ้น มันกลายเป็นความเสียหายต่อคนไข้และครอบครัว 100% ซึ่งหมอเองก็ไม่ได้อยากให้เกิดขึ้นหรอก ดังนั้นจึงควรมีกลไกมารองรับ เช่น พ.ร.บ.คุ้มครองผู้ได้รับผลกระทบจากบริการสาธารณสุข ที่มีกองทุนเยียวยาความเสียหายที่ช่วยรับผิดและช่วยเหลือผู้ได้รับผลกระทบ ซึ่งมูลนิธิฯ ได้ผลักดันพ.ร.บ.นี้มาเป็นเวลา 7-8 ปี แล้วแต่ก็ยังไม่เกิดขึ้นเสียที
เราเองก็อยากเป็นกำลังใจให้ผู้ประกอบวิชาชีพทางการแพทย์ด้วย ไม่ได้ต้องการที่จะเล่นงานแต่อย่างได้ เรามองว่ากลไกการดูแลสุขภาพจะสมบูรณ์และเกิดประโยชน์กับทุกฝ่ายได้ จำเป็นอย่างยิ่งที่จะต้องมีระบบที่ดีรองรับ และมีการใช้ข้อมูลในการกำหนดนโยบายที่เหมาะสมร่วมกัน
แหล่งข้อมูลเกี่ยวกับสิทธิด้านสุขภาพใดที่คุณควรรู้
ระบบหลักประกันสุขภาพแห่งชาติ สามารถดูข้อมูลได้ที่ เว็บไซต์สำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) หรือร้องเรียนและสอบถามได้ที่สายด่วน โทร. 1330
ระบบประกันสังคม สามารถดูข้อมูลได้ที่เว็บไซต์สำนักงานประกันสังคม
เชิงอรรถ
[1] ระบบยิงยา หมายถึง การที่แพทย์รักษาร่วมมือกับบริษัทยาสั่งจ่ายยาเพื่อให้สามารถขายยาของบริษัทนั้นได้มากขึ้น



